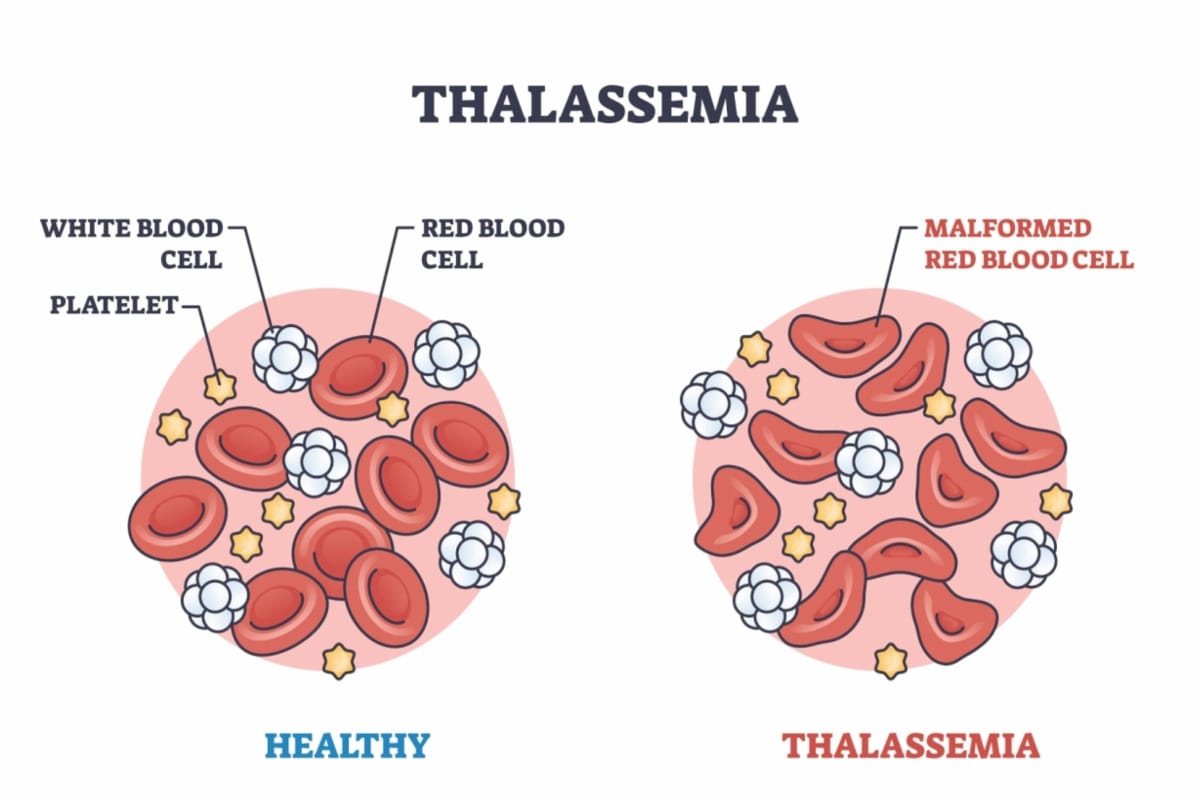
Om Thalassemi
27 augusti 2025Thalassemi är ett samlingsnamn för ärftliga blodsjukdomar som påverkar produktionen av hemoglobin, det syretransporterande proteinet i de röda blodkropparna. Sjukdomen kännetecknas av en obalanserad produktion av globinkedjor, vilket leder till att hemoglobinet blir instabilt och de röda blodkropparnas livslängd förkortas. Resultatet blir en anemi som kan variera från knappt märkbar till mycket svår och livshotande.
Genetisk grund
Thalassemi uppstår på grund av ärftliga förändringar i de gener som styr produktionen av globinkedjor i hemoglobin. Beroende på om mutationerna drabbar α- eller β-globingenen leder det till α-thalassemi respektive β-thalassemi, med olika svårighetsgrad beroende på hur många gener som är påverkade och vilken typ av mutation som föreligger.
De kedjor som produceras i överskott fälls ut i de röda blodkropparna och orsakar oxidativ stress. Detta skadar cellmembranen och leder till att blodkropparna bryts ned i förtid. Benmärgen försöker kompensera genom att öka blodbildningen, men vid svårare former av sjukdomen är detta otillräckligt och kan ge upphov till skelettförändringar och förstorad mjälte.
Ärftlighet
Thalassemi nedärvs autosomalt recessivt. En individ som bär på en muterad gen är oftast symtomfri, vilket kallas thalassemi trait eller minor. Om båda föräldrarna är bärare ökar dock risken att barnet får en allvarligare form. Om exempelvis båda har β-thalassemi trait är sannolikheten 25 procent att barnet utvecklar thalassemi major, 50 procent att barnet blir bärare och 25 procent att barnet är helt frisk från mutationer.
α-thalassemi
α-thalassemi orsakas av mutationer eller deletioner i HBA1- och HBA2-generna på kromosom 16. Eftersom människor normalt har fyra α-globingener påverkar antalet defekta gener sjukdomsbilden. En defekt gen ger vanligen inga symtom, två defekter leder till en mild mikrocytär anemi, tre defekter orsakar hemoglobin H-sjukdom och fyra defekter resulterar i hydrops fetalis, ett tillstånd som nästan alltid är dödligt under fosterlivet.
Vid α-thalassemi betecknas intakta gener som α, medan en bortfallen eller muterad gen betecknas som –. Eftersom man har två gener per kromosom anges genotypen till exempel som αα/α–.
- αα/αα = normal genotyp.
- αα/α– = tyst bärare (silent carrier), inga eller mycket lindriga symtom.
- α–/α– eller αα/–– = två bortfall vilket ger mild mikrocytär anemi (thalassemi minor).
- α–/–– = tre bortfall vilket leder till HbH-sjukdom med måttlig till svår anemi.
- ––/–– = fyra bortfall vilket ger hydrops fetalis, vanligen dödligt redan under fosterlivet.
Tabellen nedan visar hur olika kombinationer av föräldrarnas genvarianter vid α-thalassemi kan ge upphov till olika möjliga genotyper hos barnet och vilken sannolikhet varje utfall har. Listan täcker kliniskt relevanta kombinationer.
| Förälder 1 | Förälder 2 | Möjliga genotyper hos barnet | Sannolikhet |
|---|---|---|---|
| αα/αα | αα/α– | αα/αα, αα/α– | 50%, 50% |
| αα/α– | αα/α– | αα/αα, αα/α–, α–/α– | 25%, 50%, 25% |
| αα/α– | α–/α– | αα/α–, α–/α– | 50%, 50% |
| α–/α– | α–/α– | α–/α– | 100% |
| α–/α– | αα/–– | αα/α–, α–/–– | 50%, 50% |
| αα/–– | αα/–– | αα/α–, αα/––, ––/αα | 25%, 50%, 25% |
| α–/–– | α–/–– | α–/––, ––/–– | 50%, 50% |
β-thalassemi
β-thalassemi orsakas av mutationer i HBB-genen på kromosom 11. Mutationerna kan antingen helt blockera produktionen av β-globin (β⁰) eller bara minska den (β⁺). Variationerna omfattar allt från punktmutationer och små insertioner till deletioner och förändringar i genens reglerande områden. Kombinationen av mutationer på de två allelerna avgör hur allvarlig sjukdomen blir.
Vid β-thalassemi betecknas en normal gen som β, en gen med nedsatt β-globinproduktion som β⁺, och en gen med total avsaknad av β-globinproduktion som β⁰. Eftersom varje individ har två kopior av genen anges genotypen som till exempel β/β⁺.
- β/β = normal genotyp.
- β/β⁺ eller β/β⁰ = bärare (kallas även β-thalassemi trait eller minor). Ger oftast inga eller mycket milda symtom, ibland lätt mikrocytär anemi.
- β⁺/β⁺ eller β⁺/β⁰ = intermediära former. Ger varierande grad av anemi, från mild till måttlig, med viss risk för komplikationer.
- β⁰/β⁰ = thalassemi major (Cooley’s anemi). Leder till svår anemi som debuterar tidigt i barndomen och kräver regelbunden behandling med blodtransfusioner och järnkelatbehandling. Utan behandling är tillståndet livshotande.
Tabellen nedan visar hur olika kombinationer av föräldrarnas genvarianter vid β-thalassemi kan ge upphov till olika möjliga genotyper hos barnet och vilken sannolikhet varje utfall har. Listan täcker kliniskt relevanta kombinationer av β, β⁺ och β⁰ som kan förekomma i β-thalassemi.
| Förälder 1 | Förälder 2 | Möjliga genotyper hos barnet | Sannolikhet |
|---|---|---|---|
| β/β | β/β | β/β | 100% |
| β/β | β/β⁺ | β/β, β/β⁺ | 50%, 50% |
| β/β | β/β⁰ | β/β, β/β⁰ | 50%, 50% |
| β/β⁺ | β/β⁺ | β/β, β/β⁺, β⁺/β⁺ | 25%, 50%, 25% |
| β/β⁺ | β/β⁰ | β/β, β/β⁰, β⁺/β⁰ | 25%, 50%, 25% |
| β/β⁺ | β⁺/β⁺ | β/β⁺, β⁺/β⁺ | 50%, 50% |
| β/β⁰ | β/β⁰ | β/β, β/β⁰, β⁰/β⁰ | 25%, 50%, 25% |
| β/β⁰ | β⁰/β⁰ | β/β⁰, β⁰/β⁰ | 50%, 50% |
| β⁺/β⁺ | β⁺/β⁺ | β⁺/β⁺ | 100% |
| β⁺/β⁺ | β⁺/β⁰ | β⁺/β⁺, β⁺/β⁰ | 50%, 50% |
| β⁺/β⁰ | β⁰/β⁰ | β⁺/β⁰, β⁰/β⁰ | 50%, 50% |
| β⁰/β⁰ | β⁰/β⁰ | β⁰/β⁰ | 100% |
Symtom och sjukdomsformer
Vid α-thalassemi avgörs sjukdomsbilden av hur många av de fyra α-globingenerna som är defekta.
- Silent carrier uppstår när endast en gen är påverkad (αα/α–). Personerna är symtomfria och blodproverna kan vara helt normala eller visa mycket diskreta förändringar.
- α-thalassemi trait (minor) uppstår när två gener är påverkade, antingen på samma kromosom (αα/––) eller på varsin (α–/α–). Detta leder ofta till en lätt mikrocytär anemi men utan påtagliga symtom i vardagen. Tillståndet kan ibland förväxlas med järnbristanemi vid rutinmässiga blodprover.
- Hemoglobin H-sjukdom (HbH-sjukdom) uppträder när tre gener är defekta (α–/––). Det leder till att överskott av β-kedjor bildar instabila tetramerer (HbH), vilket ger måttlig till svår anemi. Vanliga symtom är trötthet, blekhet, gulsot och ibland förstorad mjälte. Sjukdomen kan kräva regelbundna blodtransfusioner och medför risk för komplikationer.
- Hydrops fetalis är den allvarligaste formen och orsakas av att alla fyra α-generna saknas (––/––). Detta leder till att inga α-kedjor kan produceras, och i stället bildas hemoglobin av γ-kedjor (Hb Bart’s) som inte kan transportera syre effektivt. Tillståndet är nästan alltid dödligt redan under fosterlivet eller strax efter födseln.
Vid β-thalassemi varierar symtomen mycket beroende på vilka mutationer som finns och om båda eller bara en gen är påverkad.
- β-thalassemi trait (minor) uppstår när en individ har en normal gen och en muterad gen, till exempel β/β⁺ eller β/β⁰. Detta innebär att personen är bärare av sjukdomen. De flesta med trait är helt symtomfria, men en del kan ha en lätt mikrocytär anemi med något sänkt MCV och MCH. Tillståndet upptäcks ofta av en slump vid rutinmässiga blodprover snarare än genom symtom.
- β-thalassemi intermedia uppstår när båda generna är muterade, men minst en av dem fortfarande producerar en viss mängd β-globin (till exempel β⁺/β⁺ eller β⁺/β⁰). Sjukdomsbilden varierar kraftigt. Vissa individer klarar sig utan regelbundna blodtransfusioner, medan andra kan utveckla måttlig till svår anemi, trötthet, blekhet och förstorad mjälte.
- β-thalassemi major (Cooley’s anemi) är den svåraste formen och ses när båda generna är helt utslagna (β⁰/β⁰). Sjukdomen debuterar ofta redan under de första levnadsmånaderna med uttalad anemi, tillväxthämning, kraftigt ökad benmärgsaktivitet, skelettförändringar och splenomegali. Utan behandling är tillståndet livshotande, men med regelbundna blodtransfusioner och järnkelatbehandling kan patienter idag leva långt upp i vuxen ålder.
Diagnostik
Svåra former av thalassemi upptäcks nästan alltid tidigt i livet, medan milda former eller bärarskap ofta kan förbli oupptäckta till vuxen ålder, ibland hela livet.
Utredningen börjar vanligen med blodstatus som vid thalassemi visar mikrocytär och hypokrom anemi, det vill säga lågt MCV (de röda blodkropparna är små) och lågt MCH (de röda blodkropparna har lägre hemoglobininnehåll och ser blekare ut). Eftersom järnbrist kan ge liknande blodbild kontrolleras alltid järndepåerna.
Vid β-thalassemi ses ofta förhöjda nivåer av HbA₂, vilket kan påvisas med blodprov som Hemoglobinfraktioner (högpresterande vätskekromatografi (HPLC) eller hemoglobinelektrofores). α-thalassemi är svårare att identifiera med dessa metoder och kräver ofta genetiska analyser, till exempel PCR eller MLPA, för att påvisa deletioner eller punktmutationer.
Thalassemi kan påminna om andra tillstånd. Den vanligaste förväxlingen är järnbristanemi, som dock kan särskiljas genom mätning av ferritin och andra järnparametrar. Andra tillstånd som kan ge liknande blodbild är sicklecellsanemi och anemi vid kronisk sjukdom.
Behandling
Milda former av thalassemi kräver vanligen ingen behandling. Intermediära och svårare former behandlas däremot med regelbundna blodtransfusioner för att hålla hemoglobinnivån på en tillräcklig nivå. Eftersom långvariga transfusioner leder till järnansamling ges ofta järnkelaterande läkemedel för att motverka organskador. Vid kraftig mjältförstoring kan en splenektomi övervägas. Den enda etablerade botande behandlingen är benmärgstransplantation, som framför allt används hos yngre patienter med svår sjukdom. Genterapi är under utveckling och de första framgångsrika resultaten har redan rapporterats, vilket väcker förhoppningar om bredare tillämpning i framtiden.
Prognos och livskvalitet
Prognosen varierar beroende på sjukdomsformen. Personer med thalassemi minor lever normalt liv utan särskilda begränsningar. De med thalassemi intermedia kan ha viss påverkan, men klarar sig ofta utan kontinuerlig behandling. Vid thalassemi major är sjukdomen livshotande utan behandling, men med regelbundna transfusioner, järnkelatbehandling och modern vård kan patienter idag leva långt upp i vuxen ålder och uppnå god livskvalitet.
Screening och förebyggande insatser
I länder där thalassemi är vanligt förekommande erbjuds ofta populations- och nyföddhetsscreening för att identifiera bärare och förebygga att barn föds med svåra former. Genetisk rådgivning är en viktig del av det förebyggande arbetet och erbjuds till familjer med känd risk.
Evolutionär aspekt och malaria
Thalassemi är särskilt vanlig i områden där malaria varit utbredd runt Medelhavet, i Mellanöstern, Sydasien och delar av Afrika. Detta beror på att bärare av thalassemi, det vill säga personer med thalassemi trait, har visat sig ha en ökad motståndskraft mot svår malaria orsakad av Plasmodium falciparum. De förändrade röda blodkropparna gör det svårare för parasiten att infektera eller föröka sig, och infekterade celler bryts också ned snabbare av kroppen. Precis som sicklecellhemoglobin (HbS) har mutationer som orsakar thalassemi därför bevarats genom naturligt urval, eftersom de i bärarform ger en överlevnadsfördel i malariaområden. Samtidigt kan samma mutationer i dubbel uppsättning leda till allvarlig sjukdom. På så sätt förklaras den höga förekomsten av både thalassemi och sicklecellanemi i regioner där malaria länge varit endemisk.
Förekomst i Sverige och globalt
Thalassemi är särskilt vanlig i områden runt Medelhavet, i Mellanöstern, Sydasien, Sydostasien och delar av Afrika. Globalt uppskattas att cirka 60 000 barn varje år föds med thalassemi major. I Sverige är sjukdomen ovanlig bland personer med svensk bakgrund, men förekomsten har ökat under de senaste decennierna genom migration från områden där thalassemi är endemisk. Svenska specialistkliniker erbjuder idag avancerad diagnostik, transfusionsprogram och behandling med järnkelatbindare för patienter med svårare former.
Forskning och framtida behandling
Den mest lovande utvecklingen inom forskningen gäller genterapi och CRISPR-baserade metoder för att korrigera mutationerna eller öka produktionen av fosterhemoglobin (HbF). Flera kliniska studier har redan visat positiva resultat och målet är att på sikt kunna erbjuda botande behandlingar som kan ersätta benmärgstransplantation.
Källor
Socialstyrelsen.se – Thalassemi
Socialstyrelsen – Informationsblad om thalassemi (pdf)
Läkartidningen.se – Om anemi och idrott
Blodcancerforbundet.se – Information om thalassemi
Barnläkarföreningen (PHO) – Vårdprogram och riktlinjer
WHO – Thalassaemia
Beställ test för sicklecellanemi och β-thalassemi







